??Existen diferentes plataformas para fabricar vacunas en general y, en este caso, contra el COVID-19. Pero hay particularmente 3️⃣ que escuchamos mucho todos estos meses de pandemia?: las vacunas con adenovirus, aquellas con ARN y las basadas en virus inactivo.
❓?¿De qué se trata cada una de ellas? Veamos:
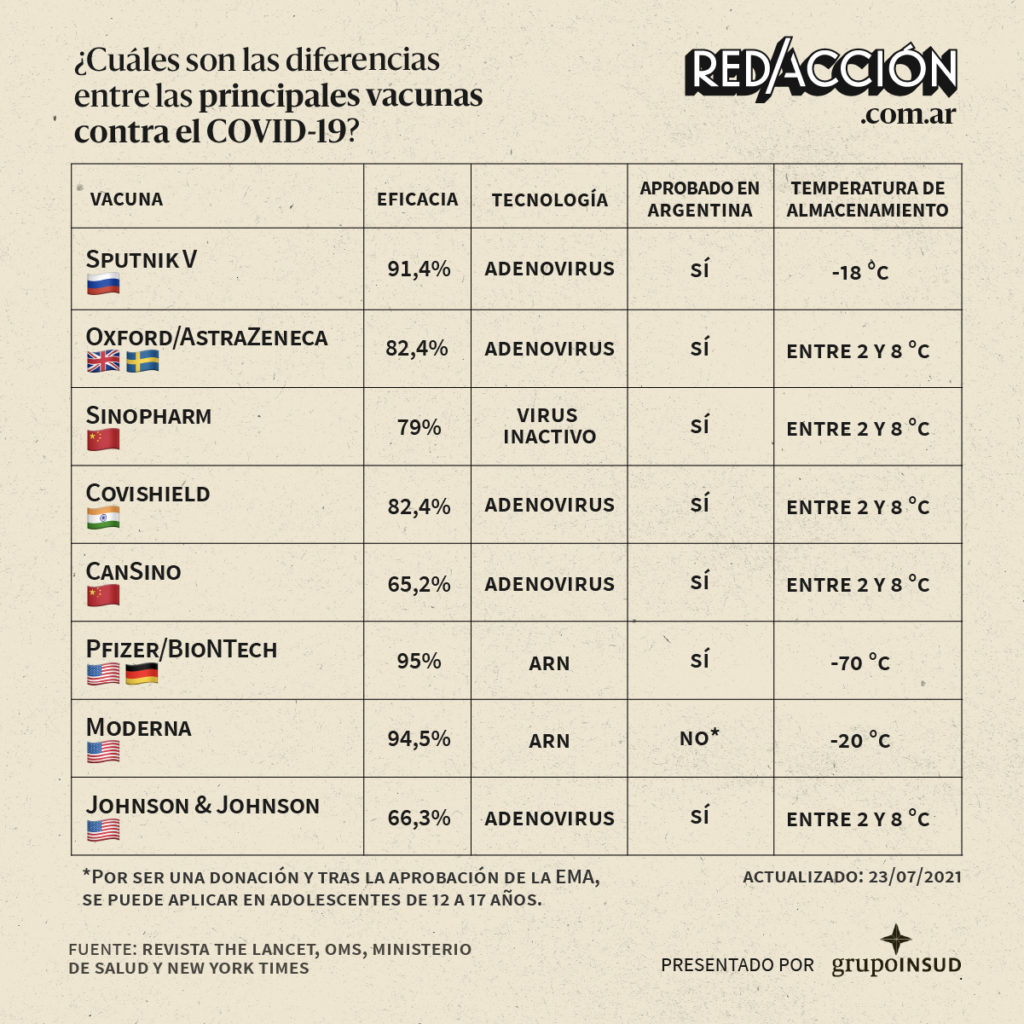
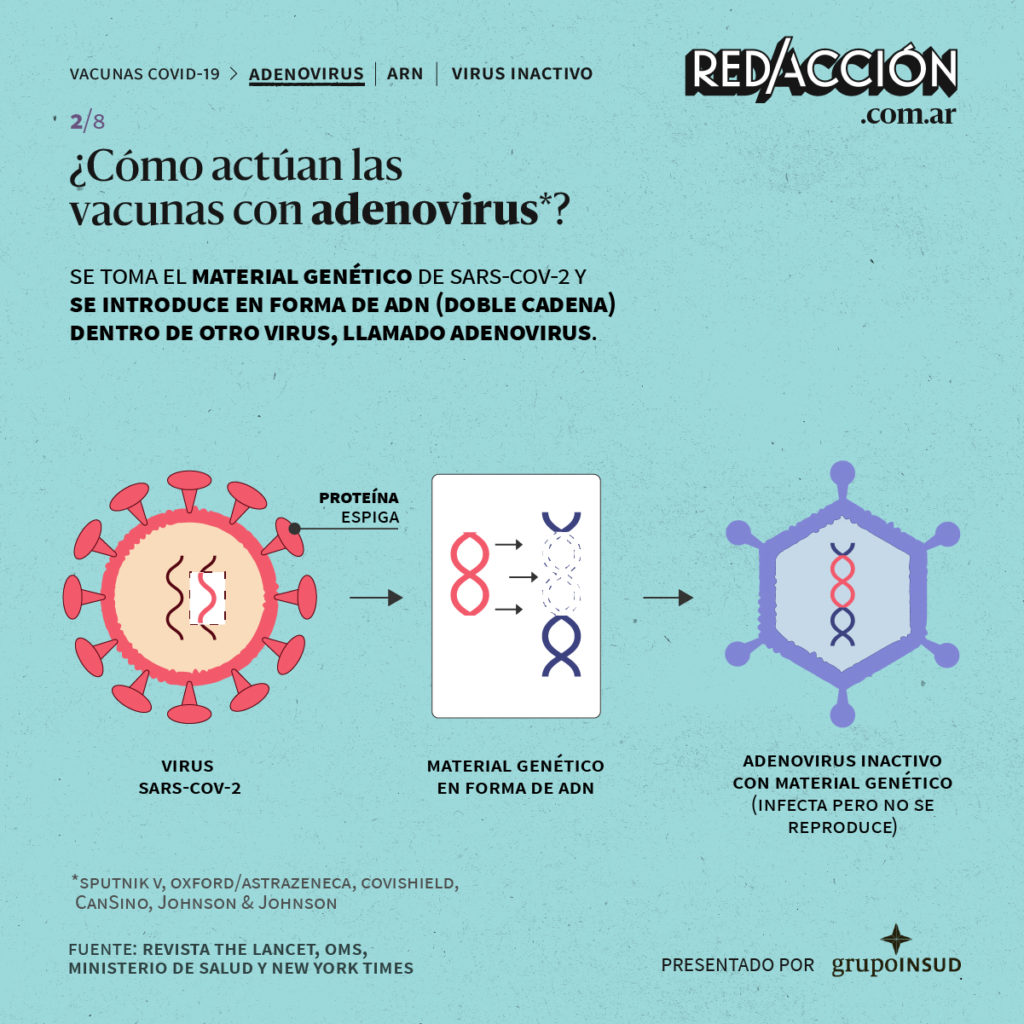
?Con adenovirus: corresponde a las vacunas Sputnik, Oxford/AstraZeneca, Covishield, CanSino y Johnson & Johnson. Se toma el material genético de la célula de SARS-COV-2 y se introduce en forma de ADN (doble cadena) dentro de otro virus, llamado adenovirus. Este último se encuentra inactivo, es decir, infecta pero no se reproduce una vez dentro de las células de nuestro organismo.
Una vez que la vacuna se inyecta en el brazo, los adenovirus entran al cuerpo y las células del sistema inmunológico lo absorben. El adenovirus se "rompe" y libera la proteína espiga, que viaja a la superficie de la célula.
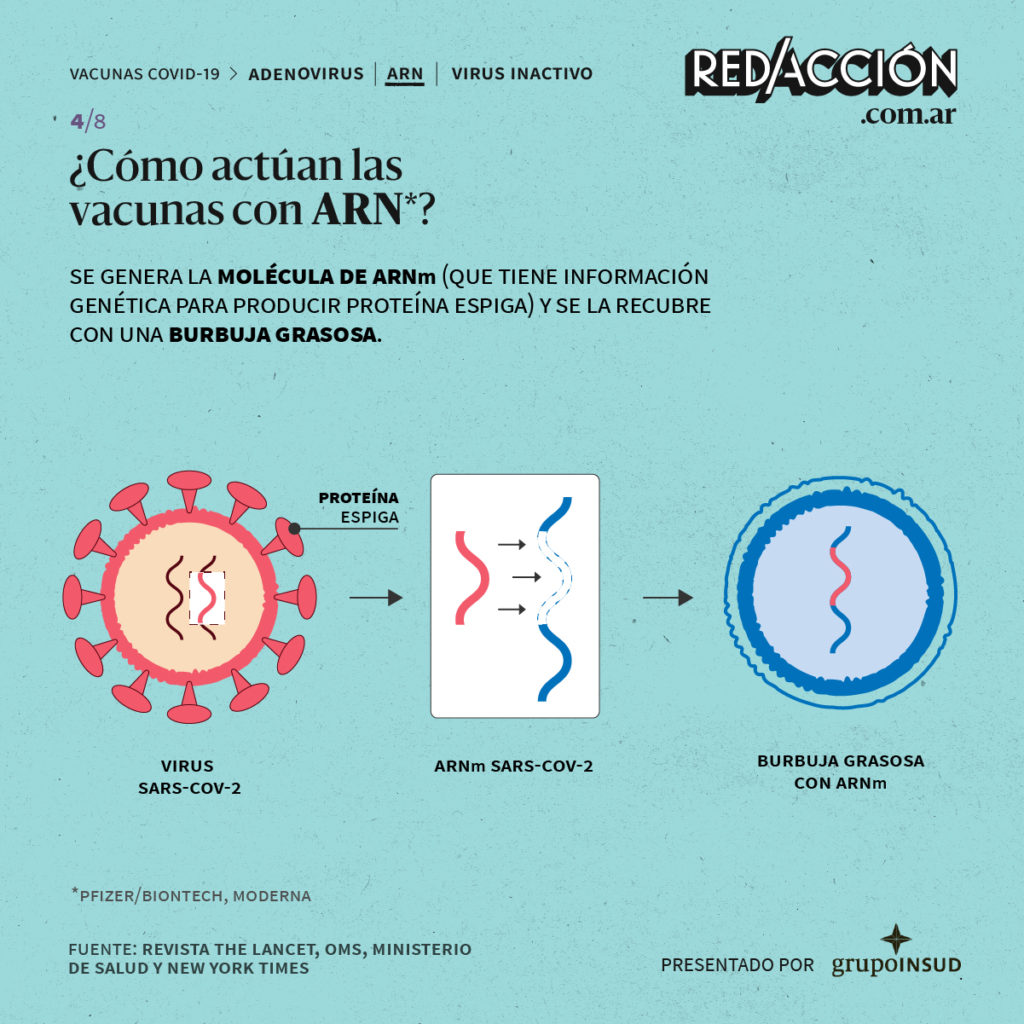
?Con ARN: corresponde a las vacunas Pfizer/BioNtech y Moderna. Se genera la molécula de ARNm (que tiene información genética para producir proteína espiga) y se la recubre con una burbuja grasosa.
Cuando la vacuna se inyecta en el brazo, las células del sistema inmunológico absorben la burbuja. Por el ARNm, se libera la proteína espiga, que viaja a la superficie de la célula.
?Basadas en virus inactivo: corresponde a la vacuna Sinopharm. Están hechas con el virus entero de SARS-COV-2 inactivo (al ingresar al cuerpo no causa la enfermedad) y un componente que estimula al sistema inmunológico para mejorar su respuesta a la vacuna.
Una vez que la vacuna se inyecta en el brazo, el virus inactivo es absorbido por las células del sistema inmunológico. Este se "rompe" y libera la proteína espiga, que viaja a la superficie de la célula.
??Más allá de la vacuna que se aplique, ¿qué sucede finalmente en nuestro cuerpo?
Las células presentadoras de antígenos ahora tienen la proteína espiga y despiertan la respuesta del sistema inmune??. Los linfocitos T reconocen las células infectadas y los linfocitos B generan los anticuerpos.
***